糖尿病死亡的人越来越多?医生提醒:晚睡一小时,也别做4事
声明:本文根据权威资料结合个人观点撰写,为原创内容,文末已标注文献等相关信源,在今日头条全网首发72小时,文章不含任何虚构情节和“艺术加工”,无任何虚构对话,本文不含任何低质创作,旨在更加趣味性的科普健康知识,如有不适请线下就医。
“我只是晚上吃了点夜宵,为什么血糖波动这么厉害?”
一位内分泌科患者的困惑,其实揭示了糖尿病管理里最容易被忽视的一环——作息与生活方式。
糖尿病并不是单纯的血糖数字问题, 它与饮食、活动、情绪和生活节奏紧密相连。很多人以为多睡一会儿、多喝点水就能解决,但真正让血糖反复失控的,往往是那些看似普通的小习惯。
高糖夜宵是很多人难以避免的陷阱。工作到深夜或者看电视时,吃点零食似乎成了一种习惯。
但人体在夜间的代谢节律不同于白天,胰岛素敏感性在夜间下降,吃下去的糖和脂肪更难被利用,容易直接堆积,导致血糖飙升。
糖尿病患者若频繁在夜间进食高糖食物,不仅让血糖在短时间内升高,还可能影响第二天的空腹血糖。更可怕的是, 长期高糖夜宵让胰岛β细胞进一步衰竭,病情进入恶性循环。
很多人会辩解“只吃一点”,但对代谢紊乱的人群来说,这“一点”可能就是压垮血糖平衡的关键。长期积累的后果,不是体重增加那么简单,而是血管、神经和肾脏的加速损伤。

久坐不动的问题同样严重。现代社会里,长时间坐在办公桌前,成为许多人的常态,但久坐会降低肌肉对葡萄糖的利用率,让血糖更容易在血液中堆积。
肌肉是消耗血糖的重要场所,如果缺少活动,等于关闭了最大的代谢出口,更糟的是,久坐不仅升高血糖,还会增加胰岛素抵抗,导致药物效果下降。
很多糖尿病患者血糖波动大,其实和长时间缺乏活动密切相关。哪怕只是每隔一小时起身活动五分钟,都能让血糖曲线更加平稳。
忽视运动,让血糖管理变得异常艰难,那些看似安静的久坐时光,正在一点点侵蚀血管健康。

喝含糖饮料或酒精,是糖尿病管理中最危险的行为之一。饮料里的糖分进入血液非常快,几乎不给身体缓冲的机会,血糖迅速上升。
酒精的问题更加复杂,它在短期内可能降低血糖,却在肝脏代谢后造成更大波动,酒精还会干扰药物代谢,掩盖低血糖症状,让风险难以察觉。
很多人把果汁或所谓的“低糖饮料”当作替代品,却忽略了其中依然存在大量隐性糖分。
对糖尿病患者来说,每一口含糖饮料都是在挑战胰岛素系统的承受力,酒精更会加重肝脏和胰腺的负担,让原本脆弱的代谢体系雪上加霜。

把饮料和酒精当作“放松”的手段,最终换来的往往是不可逆的并发症。
情绪激动或长期高压的工作状态,也会让血糖失控,精神压力会刺激肾上腺皮质分泌皮质醇和肾上腺素,这些激素会促使血糖升高,为机体应对“压力”提供能量。
但对糖尿病患者而言,这种机制反而是灾难。 长期处于紧张环境中,血糖会在高水平下徘徊,药物作用受到干扰。
很多患者在血糖监测中发现,即使饮食和运动都没有变化,血糖依旧不稳定,其实背后就是情绪和压力的影响。
心理状态并不是附属问题,而是血糖管理的重要一环,忽视情绪,就等于忽视了内分泌系统的另一根主线。
这四个因素看似分散,其实在糖尿病管理中往往是相互作用的。
熬夜容易导致深夜进食,进食之后血糖上升,长时间坐着不动让血糖无法消耗,喝点饮料或酒精让血糖波动更大,情绪紧张再进一步推高血糖。
血糖失控并不是某一个瞬间的错误,而是多个不良习惯共同作用的结果。真正危险的是,这些行为在现代社会被视为常态,很多人甚至没有意识到它们与疾病之间的联系。

糖尿病并不是简单的“吃糖过多”造成,而是一种全身代谢失衡的结果。 夜宵、久坐、饮料、情绪,每一项都与代谢相关。
当这些问题叠加,就会让疾病进程加速,很多死亡案例并非源自糖尿病本身,而是因为并发症控制不住,而并发症的形成,与长期血糖波动紧密相连。
真正决定生命质量的,不是一次血糖升高,而是日复一日的小习惯。
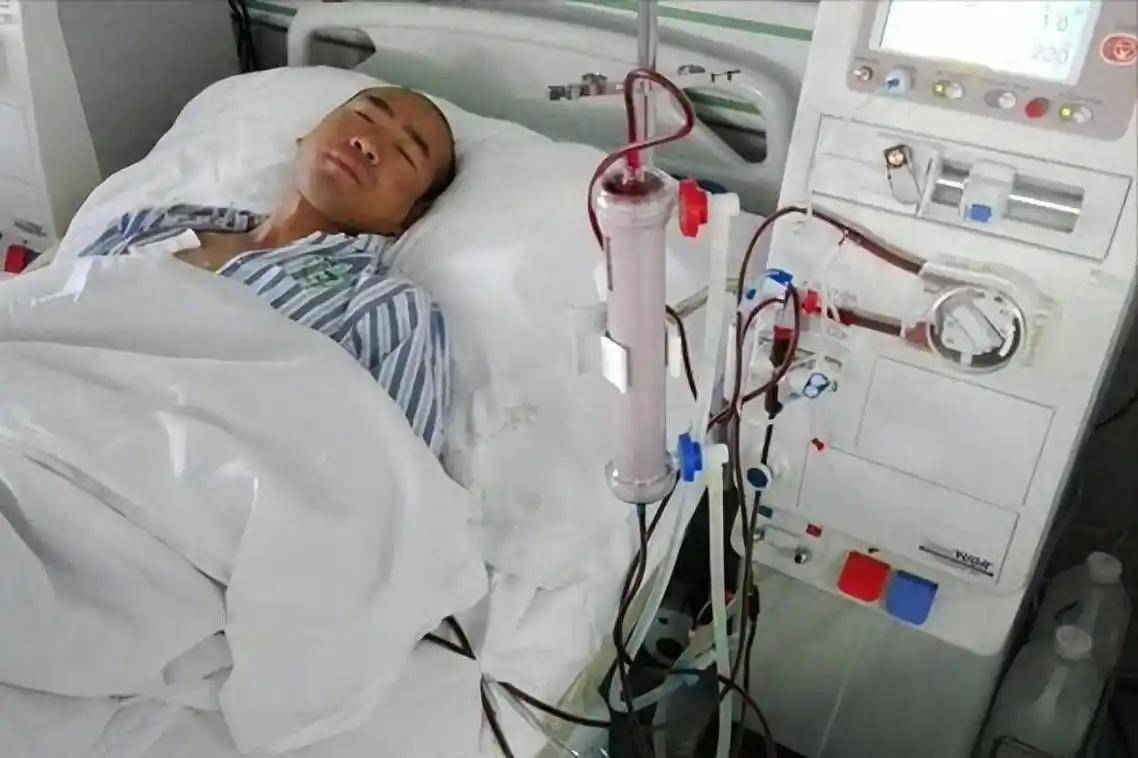
很多人把糖尿病管理看成是“医生的事”,依赖药物调整,却忽视了日常行为的主动性。药物确实能降低血糖, 但如果夜宵、久坐、饮料和情绪问题依旧存在,药物效果就会被抵消。
长期依赖药物而不改变生活方式,往往让疾病控制越来越困难。
这并不是药物本身的问题,而是患者行为与治疗目标之间的脱节,真正的治疗不只是“吃药”,而是建立起一个与药物相匹配的生活方式。

还有一种普遍的错误观念,认为只要血糖数值控制得不错,偶尔熬夜或放纵一次没关系。 但糖尿病的危险就在于它的累积效应。
哪怕一次夜宵或一次饮料,可能不会立刻造成明显后果,但长时间反复发生,身体的代谢系统就会逐渐崩溃。
血糖波动的伤害并不总是即时可见,而是多年后以心梗、中风、肾衰竭的形式出现。等到那个时候,再去追悔,已经没有意义。
如果把糖尿病当作一场长期的对话,身体每天都在通过血糖波动表达“负担是否过重”。
夜宵、久坐、饮料和情绪,就像一再打断这场对话的干扰者,让身体失去平衡。真正能延缓病程的,不是找到一种神奇的食物或药物,而是持续避免这些高风险行为。
以上内容仅供参考,若身体不适,请及时咨询专业医生。
关于糖尿病您有什么看法?欢迎评论区一起讨论!

参考资料:
[1]吕程,蒋升.维生素D与1型糖尿病及其并发症相关性的研究进展[J/OL].中国全科医学,1-6[2024-12-23]

