生死时速!重庆医生完成首例无麻醉下高难度“胃肠搭桥”
“吃不下、喝不了,连救命药都吞不下去!”2025年6月,重庆医科大学附属第二医院消化内镜中心接诊了一位特殊的患者——67岁的李阿姨,这位胃癌术后患者因吻合口严重狭窄导致胃出口完全堵塞,连水都喝不下去,更别说服用抗癌药物。更危急的是,她的肺部积满胸水,无法进行常规麻醉,生命危在旦夕。面对这个“不可能完成的任务”,消化内镜中心团队迎难而上,成功实施重庆市首例无麻醉下胃癌术后合并胸腹水困难的超声胃镜下胃肠吻合术,用一根特殊的支架为患者搭建起“生命之桥”。
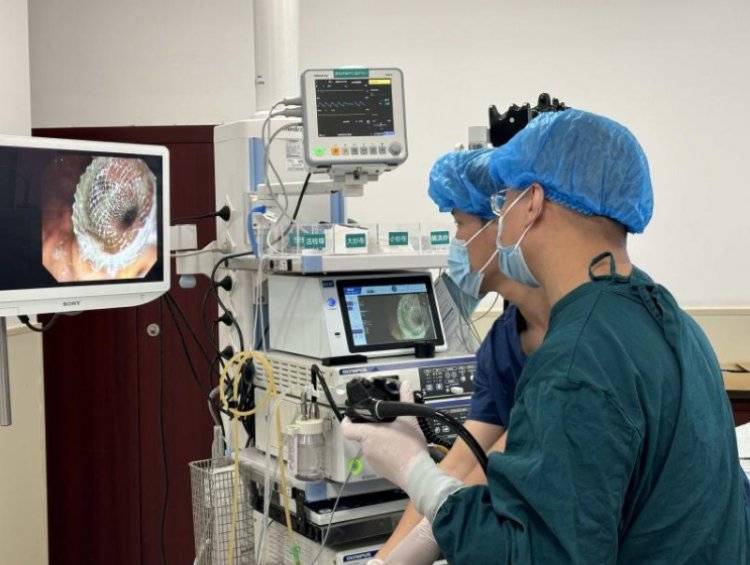
时间回到2023年12月,李阿姨被确诊为胃印戒细胞癌,经历了一场长达7小时的复杂手术。术后虽然坚持治疗,但命运再次给了她沉重一击:2025年5月,她开始出现严重的胃流出道梗阻。辗转多家医院后,抱着最后一线希望来到重医附二院。“患者当时的情况非常危急,”消化内科主任何松教授回忆道,“如果不能及时解决梗阻,不仅无法继续抗癌治疗,连基本的生存都成问题。”
摆在医生面前的是三重难关:患者胃部解剖结构因手术完全改变,犹如“迷宫”;大量腹水让肠管像“漂浮的树叶”难以定位;最棘手的是,由于肺部严重积水,常规麻醉风险极高,手术必须在患者清醒状态下进行。“手术要求极高,任何一个失误都可能导致穿孔、大出血等致命后果。”为此,何松协同肿瘤科、消化内科、麻醉科、内分泌科、营养科等开展多学科会诊评估,讨论可行的治疗方案,最终团队决定由消化内科宁波副主任、消化内镜中心吴素华护士长及甯鑫鑫采用创新的“两步走”方案。
“第一步置入引流管作为路标,第二步在超声胃镜引导下精准定位,将可扩张金属支架架设在胃与小肠之间。”6月19日手术当天,宁波副主任屏息凝神,在超声引导下找到最佳穿刺点。术后,李阿姨恢复超出所有人预期,24小时后能小口喝水,3天后已经可以正常进食并出院。
据何松介绍,内镜下胃肠吻合术是近年来发展出来的治疗晚期肿瘤和顽固性胃流出道梗阻的内镜下治疗手段,是晚期肿瘤患者胃梗阻的最后希望。该方法主要适用于无法通过手术解除梗阻的患者,通过超声内镜精准定位邻近胃壁的小肠,结合穿刺和支架置入,在胃肠之间建立通道解除梗阻。与传统开腹手术相比,它不需要切开腹部,通过自然腔道就能完成,对患者创伤极小。重医附二院消化内镜中心近年来在梅浙川教授和何松主任带领下,已经发展成为一支超级微创战队,从消化道早癌内镜下切除,到内镜下阑尾炎治疗,再到这次的高难度胃肠吻合术,团队不断突破技术禁区,为无数患者带来生的希望。
(文/向秋月)
