原创 马桶里的红色警报:膀胱癌,被忽视的“职场癌”与“染发癌”!
当你按下冲水键,瞥见马桶里那一抹刺眼的红色,是否曾安慰自己:“大概是上火了”?当吸烟多年的你发现小便颜色加深,是否归结为“喝水太少”?这些看似寻常的借口,可能正在掩盖一个凶险的泌尿系统“沉默杀手”——膀胱癌。
它并非罕见病!
中国膀胱癌年新发病例已突破8.2万例,位列男性恶性肿瘤第7位,且发病率以每年约3.5% 的速度持续攀升!更令人揪心的是,近50% 的患者确诊时已非早期,错过了最佳治疗时机。膀胱癌,正成为被严重低估的健康威胁!
膀胱癌:隐匿深藏的“泌尿刺客”
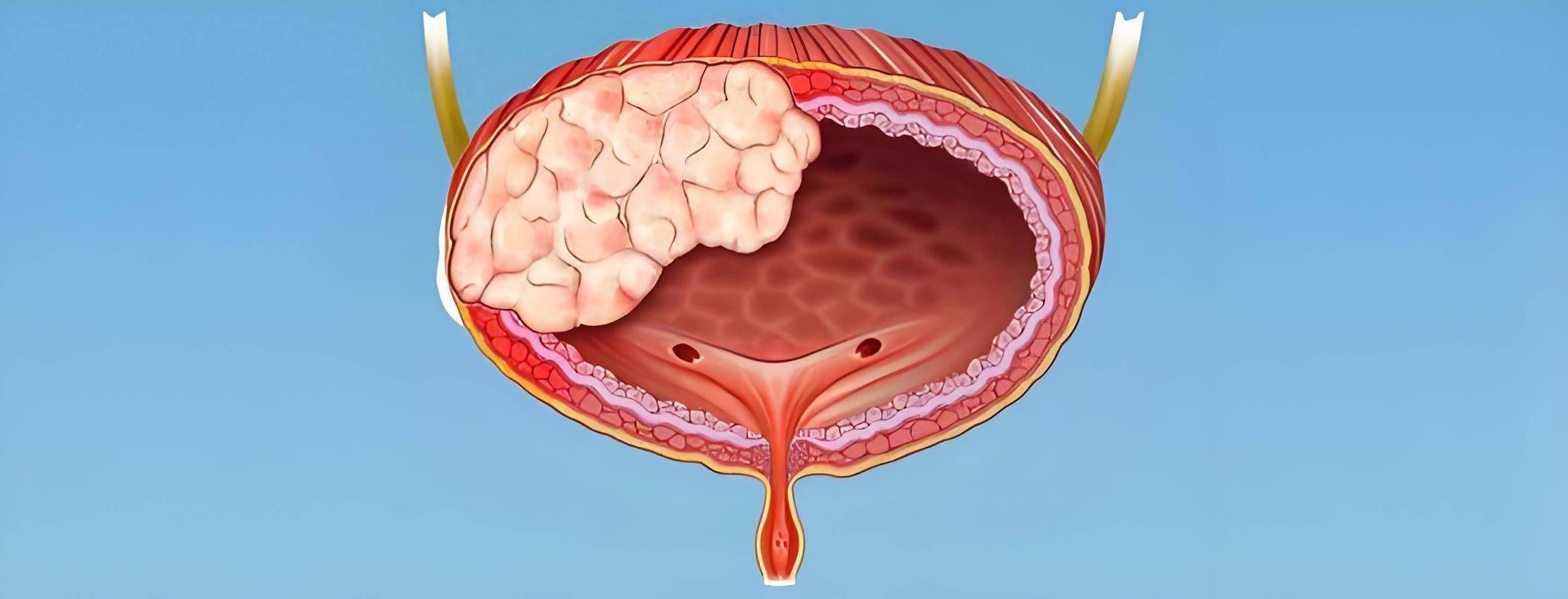
膀胱,这个位于盆腔、形似气球的肌性囊袋,默默承担着储存和排出尿液的重任。当膀胱内壁(尿路上皮)的细胞发生恶性失控增生,便形成了膀胱癌。
核心危险因素——并非只有吸烟!
1. 吸烟:头号元凶!
约50%的膀胱癌与吸烟直接相关! 烟草烟雾中的芳香胺类、多环芳烃等致癌物,经肺吸收后由肾脏过滤,高浓度蓄积于尿液中,长期刺激膀胱黏膜。
风险提升: 吸烟者患膀胱癌风险是非吸烟者的2-6倍!烟龄越长、每日吸烟量越大,风险越高。戒烟后风险可逐渐下降,但需10-15年才能接近非吸烟者水平。
2. 职业暴露:“看不见的化学杀手”
特定行业工人是高危人群:化工、印染、油漆、橡胶、皮革、美发、铝业、卡车司机(柴油废气)。
元凶物质: 芳香胺类化合物(如联苯胺、β-萘胺)、多环芳烃(PAHs)、重金属(砷、铬)等。这些物质可通过皮肤、呼吸道吸收,最终经尿液排泄,长期接触显著增加风险。
潜伏期长: 接触致癌物到发病,可能长达10-30年!
3. 慢性刺激与感染:“温水煮青蛙”
长期反复尿路感染、膀胱结石、留置导尿管: 持续刺激膀胱黏膜,诱发慢性炎症,增加癌变风险。
埃及血吸虫感染: 在流行区(非洲、中东)是重要致病因素,虫卵沉积于膀胱壁引发病变。
4. 其他风险因素:
家族史: 直系亲属患病,自身风险增加。
某些化疗药物: 如环磷酰胺(用于治疗其他癌症或免疫疾病)。
饮用水砷污染: 部分地区地下水砷含量超标是重要环境因素。
年龄与性别: 60岁以上人群高发,男性发病率是女性的3-4倍!
识别“膀胱的求救信号”:别让血尿成为唯一警示!
膀胱癌早期症状极其隐匿且易混淆,无痛性肉眼血尿是最常见、也最易被忽视的首发症状!
必须高度警惕的“红灯”信号:
1. 无痛性肉眼血尿(最典型!):
尿液呈洗肉水样、粉红色、酱油色甚至鲜红色,有时可见小血块。
关键特征:不伴疼痛!时好时坏! 可能仅出现一次,或间歇性发生,间隔数周甚至数月。这种“自愈”假象常导致患者延误就医。
2. 排尿习惯改变(易被误诊为“前列腺炎”或“尿路感染”):
尿频: 排尿次数显著增多,尤其夜间(夜尿增多)。
尿急: 突然产生强烈尿意,难以忍耐。
排尿困难/尿痛: 排尿时感到费力、尿流变细、分叉,或尿道/下腹部烧灼感、刺痛感。
下腹部或腰背部持续隐痛/坠胀感。
3. 晚期及转移表现(预后已较差):
单侧腰背部剧烈疼痛(可能提示输尿管梗阻、肾积水)。
盆腔或骨骼持续性疼痛。
下肢水肿(淋巴回流受阻)。
体重不明原因下降、持续疲劳、食欲不振。
致命误区:
“血尿不痛=没事”?大错特错! 无痛性血尿恰恰是膀胱癌最典型的早期信号!
“血尿消失了=病好了”?极其危险! 间歇性是膀胱癌血尿的特点,消失不代表自愈,肿瘤仍在进展!
“我是女性,膀胱癌少”?风险虽低于男性,但同样会发生! 女性出现血尿更易被误诊为尿路感染或妇科问题。
确诊之路:从尿液到膀胱镜的“精准狙击”
一旦出现可疑症状,尤其是无痛性血尿,请立即前往泌尿外科就诊!诊断流程通常包括:
1. 尿液检查(初筛):
尿常规: 确认是否存在红细胞(血尿)。
尿液脱落细胞学检查: 在尿液中寻找脱落的癌细胞,特异性高,但敏感性较低(早期癌易漏诊)。
新型尿液分子标志物检测(如FISH、NMP22、BTA等): 提高早期检出率,常作为辅助手段。
2. 影像学检查(定位与评估):
泌尿系超声: 无创、经济、便捷的首选。可发现较大的膀胱肿瘤及肾积水。
CT尿路成像(CTU): 金标准影像检查! 清晰显示全尿路(肾、输尿管、膀胱)结构,评估肿瘤位置、大小、浸润深度、有无淋巴结转移及上尿路情况。
磁共振成像(MRI): 对评估肌层浸润深度、邻近器官侵犯情况更具优势,尤其适用于CT造影剂过敏或需避免辐射者。
3. 膀胱镜检查 + 活检(确诊金标准!):
操作: 医生将一根纤细、前端带摄像头的软镜(或硬镜)经尿道插入膀胱,直接观察膀胱内壁的每一寸黏膜。
关键作用: 直观发现肿瘤(大小、数量、形态、位置),并直接钳取可疑组织进行病理活检。这是确诊膀胱癌类型和分级(恶性程度)的唯一方法!
荧光膀胱镜/窄带成像(NBI)技术: 可提高早期微小病灶、平坦病变(如原位癌)的检出率。
治疗手段
微创手术:经尿道膀胱肿瘤切除术(TURBT)是早期患者的首选,创伤小、恢复快。
灌注治疗:术后膀胱灌注化疗药物(如丝裂霉素C)或免疫制剂(如卡介苗),降低复发率。
根治性手术:对于高危或晚期患者,需行膀胱全切术+尿流改道,配合放化疗综合治疗。
新兴疗法:靶向与免疫治疗
靶向药物:针对ZNF24等基因的抑制剂正在临床试验中,有望成为新靶点。
免疫治疗:PD-1/PD-L1抑制剂(如帕博利珠单抗)对部分晚期患者有效,显著延长生存期。
预防与筛查:构筑防癌“护城河”
1. 戒烟!戒烟!戒烟! 这是预防膀胱癌最有效、最经济的措施!
2. 职业防护:
高危行业人员务必严格遵守安全操作规程,穿戴防护服、手套、口罩、护目镜。
下班后彻底淋浴,工作服勿带回家。
定期职业健康检查(包括尿常规、脱落细胞学等)。
3. 安全染发(尤其频繁使用者):
选择正规品牌染发剂,注意成分(避免含高浓度苯二胺等有害物质)。
减少染发频率,染发时戴手套,避免染发剂接触头皮过久。
头皮有破损时勿染发。
4. 大量饮水: 每天饮水2000-2500ml,稀释尿液中的潜在致癌物浓度,促进排泄。
5. 健康饮食: 多摄入新鲜蔬果(富含抗氧化剂),均衡营养。
6. 警惕慢性感染与刺激: 积极治疗尿路感染、膀胱结石等。
7. 高危人群主动筛查(虽无广泛推荐,但个体化很重要):
- 长期吸烟者(尤其20年以上)。
- 有明确膀胱癌家族史者。
- 长期接触已知膀胱致癌物的职业人群。
- 曾接受过环磷酰胺化疗或盆腔放疗者。
- 筛查方式: 定期(如每年)进行尿常规、尿液脱落细胞学检查。必要时可行膀胱超声。一旦发现无症状血尿,必须立即深入检查!
膀胱癌虽“狡猾”,但并非无法战胜。通过科学筛查、健康生活和及时治疗,我们可以将它拒之门外。记住:无痛性血尿不是“上火”,尿频尿急不一定是“肾虚”。若出现相关症状,请立即就医,切勿拖延。
