【顺义】别让“等等看”变成“来不及”:胃肠镜—消化道早癌的“排雷尖兵”
在消化内科诊室,我们最常听到的遗憾是:“医生,我去年体检还好好的,怎么今年就是胃癌了?”大多数人进行的普通体检并不包含胃肠镜检查,这就给了胃肠道肿瘤可乘之机。其实,肿瘤不是一夜长成的。今天,我们用更专业的视角,带您看懂胃肠镜为何能成为消化道早癌筛查的“金标准”。

一、为什么胃肠癌给了我们“黄金十年”
1. 从“种子”到“大树”的漫长潜伏期:
胃肠道肿瘤的发生并非一蹴而就,遵循着明确的演进路径。胃癌通常从正常黏膜经历萎缩、肠化、异型增生,最终发展为癌;结直肠癌则大多遵循“腺瘤-癌序列”,从微小息肉到癌变。这一过程,尤其是从癌前病变发展到癌,平均需要5到10年,这就是所谓的“黄金窗口期”。在这个阶段,病变只是粘膜层的“过客”,没有血管和淋巴管的侵犯,完全具备内镜下根治的可能性。
2.“哑巴器官”的生理特性:
消化道粘膜内层缺乏痛觉神经。早期的息肉、溃疡或早癌,就像表皮的一小块“发霉点”,只有当病变侵犯到肌层、浆膜层,或引起梗阻、穿孔、大量出血时,才会触发疼痛等明显症状。因此,“无症状”不等于“无病变”,这是最需要警惕的医学常识。
二、胃肠镜如何做到“可防可治”?
当您躺上检查床,我们做的不仅仅是“看一眼”。现代内镜技术已经进入了 “诊断+治疗”一体化的时代。
1. 精准侦察:高清内镜具备放大和电子染色功能。它能像显微镜一样,观察粘膜腺管的细微结构,判断哪里是良性的炎症,哪里可能是早期的癌变病灶。对于可疑部位,医生还会钳取一小块组织进行病理活检,这是诊断的“金标准中的金标准”。
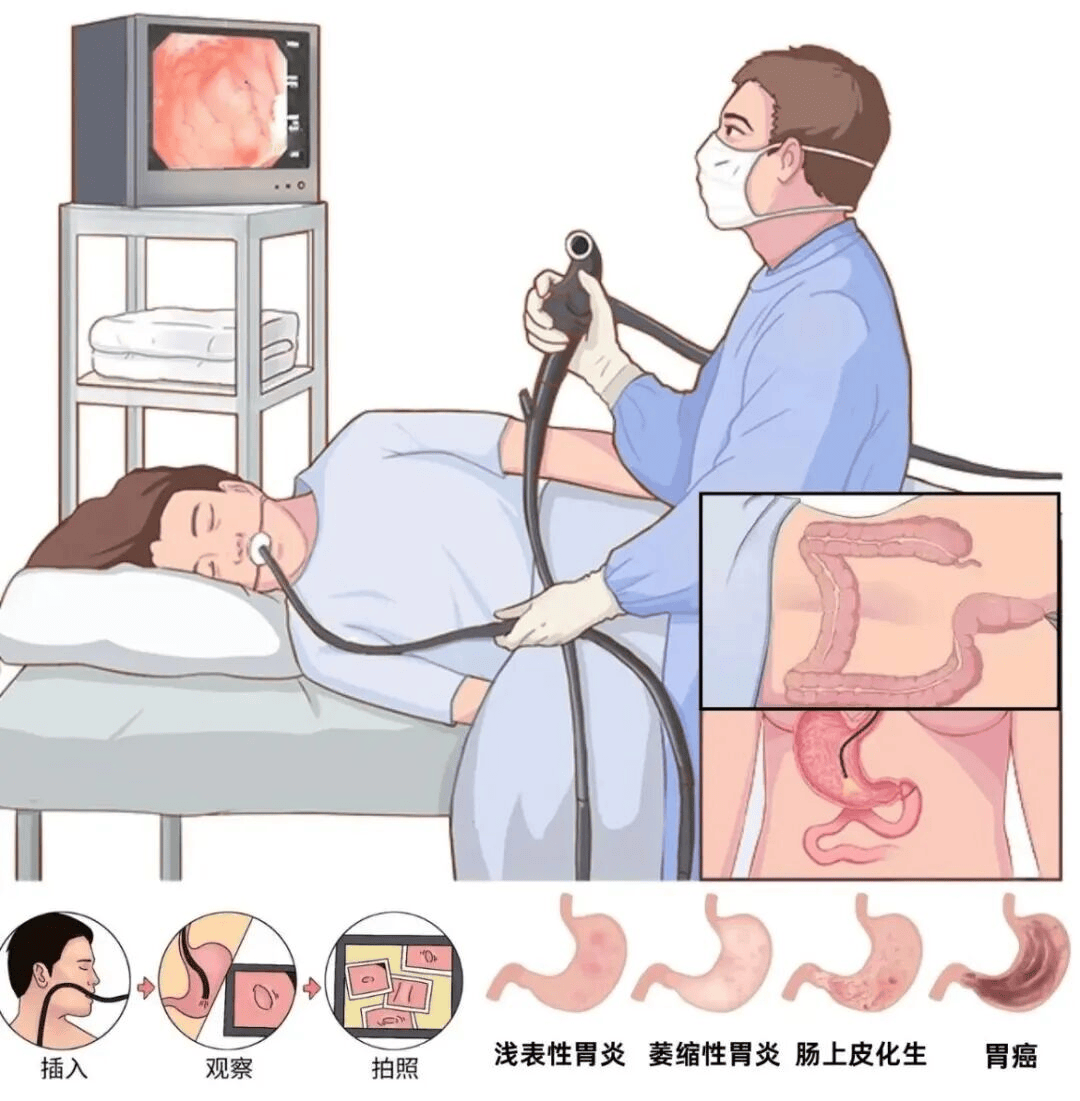
2. 微创拆弹:如果发现了中重度异型增生或局限于粘膜层的早期癌,无需外科开刀。我们可以通过内镜下通道,在微创下进行:
EMR(内镜下黏膜切除术):对于较小的病变,像“剥橘子”一样用圈套器切除。
ESD(内镜下黏膜剥离术):对于较大的病变,像“雕刻”一样精细地沿着粘膜下层完整剥离。
临床数据表明:早期消化道癌及癌前病变经内镜下切除后,5年生存率可达95%以上,且保留了完整的消化道结构,术后生活质量几乎不受影响。
三、科学筛查:锁定高风险人群
根据中国相关专家指南和共识,以下人群属于胃癌/结直肠癌高危人群,建议立即启动胃肠镜筛查:
【胃癌高风险人群(40岁以上且符合以下任一条)】
1. Hp感染:现症感染(这是I类致癌因素)。
2. 家族史:一级亲属(父母、子女、兄弟姐妹)有胃癌病史。
3. 癌前状态:既往有慢性萎缩性胃炎、胃溃疡、胃息肉、胃大部切除术后、恶性贫血等病史。
4. 不良饮食:长期高盐、腌制饮食(亚硝胺摄入)、吸烟、重度饮酒。
5. 地域因素:来自胃癌高发地区。
【结直肠癌高风险人群(符合下列任一条)】
1. 年龄:45岁以上(建议无症状人群筛查的起始年龄)。
2. 粪便潜血阳性。
3. 家族史:一级亲属有结直肠癌或腺瘤病史。
4. 个人病史:本人有癌症史、炎症性肠病(溃疡性结肠炎、克罗恩病)、或曾检出腺瘤性息肉。
5. 生活方式:肥胖、红肉及加工肉摄入过多、久坐不动。
胃肠癌是医学界少数几种 “能防、能治、能断根” 的恶性肿瘤。它给了我们足够的时间去发现它,也给了我们微创的技术去根除它,关键是大家重视,还要采取行动。
下一篇:当肺癌患者出现脑转移
